胆石(胆石症)は、肝臓の下に位置して胆汁を貯蔵・放出して消化を助ける小さな臓器である胆嚢内に形成される硬い沈着物で、食後の右上腹部痛や吐き気を引き起こすことがあります。多くの人が無症状ですが、胆管を塞ぐと強い痛みや合併症を引き起こす可能性があります。この記事では、胆石の症状、原因、治療法に加え、日常生活で取り入れられる自然療法について詳しく解説します。この記事の内容はジミー・アーモンド医学博士によって医学的に検証済みです。
胆石
胆石は胆嚢内に形成される硬化した沈着物で、欧米諸国では最大 20 パーセントの人々が罹患しています。胆石は突然の激しい痛みを右上腹部に引き起こし、吐き気や嘔吐を伴うことも少なくありません。
胆石症は、最も治療費のかかる消化器疾患の1つで、米国では毎年約100万件の胆嚢摘出手術(胆嚢摘出術)が行われています。手術によって急性の痛みが軽減されることはありますが、根本的な原因を解決できないことが多く、一部の患者は、持続的な消化器疾患や新たな消化器疾患に悩まされることがあります。
一般に信じられていることとは異なり、胆石は単に脂肪分の多い食べ物を食べた結果生じるものではありません。健康的な生活習慣の改善が、胆石の予防に役立つこともあります。
胆石の症状と初期兆候は何ですか?
胆石がある人の約80パーセントは症状がなく、胆石があることに気付かないことが多いです。しかし、食後に分泌されるホルモンであるコレシストキニン (CCK) が胆嚢を収縮させると、症状が現れることがあります。この収縮によって胆石が一時的に胆嚢管を塞ぐことがあり、胆嚢が緩むと胆石は胆嚢内に戻り、閉塞が解消されます。
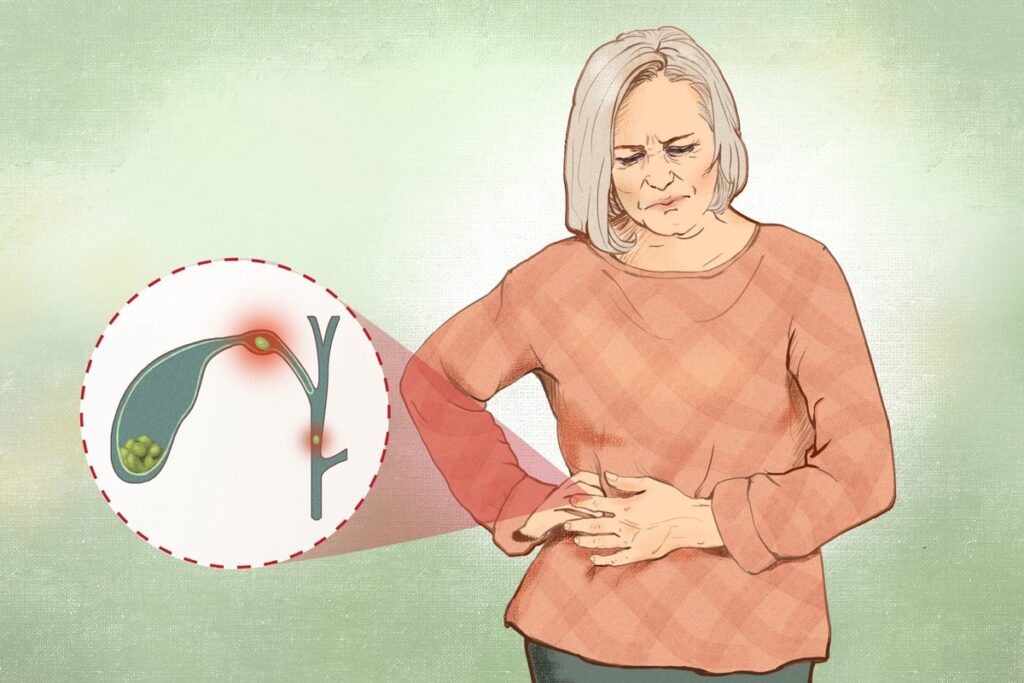
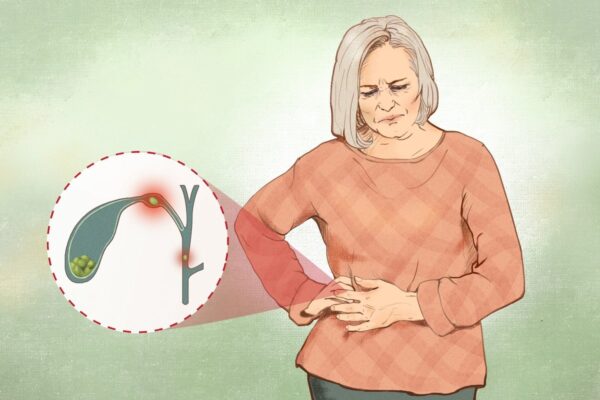
この過程はほとんどの場合、胆道疝痛(せんつう:特に内臓の筋肉のけいれんや収縮に伴う鋭い痛み」 )として現れ、以下のような特徴があります。
● 突然の激しい右上腹部の痛み。痛みの強さや場所から心臓発作と誤認されることもあります。
● 背中や右肩に広がる痛み
● 30分から数時間(通常は6時間未満)続く痛みのエピソード
● 食後、特に脂っこい食事の後に痛みが起こりやすい
● 吐き気や嘔吐を伴うこともある
一般的に、胆石症では全身の不調、発熱、感染症の兆候は見られません。
また、6時間以上続く持続的な痛み、発熱、皮膚や目の黄変(黄疸)は、急性胆嚢炎や胆管閉塞といった、胆石の合併症の兆候である可能性があるため注意が必要です。これらの症状は放置すると生命に関わる恐れがあるため、早急に医師の診察を受けることが重要です。
胆石の原因は何ですか?
胆石は遺伝的要因、人口統計学的要因、および生活習慣の要因が組み合わさって発生します。リスクの約25%は遺伝的ですが、生活習慣が遺伝子の働きに影響を与えることで、リスクに直接・間接的に影響を与える可能性があります。
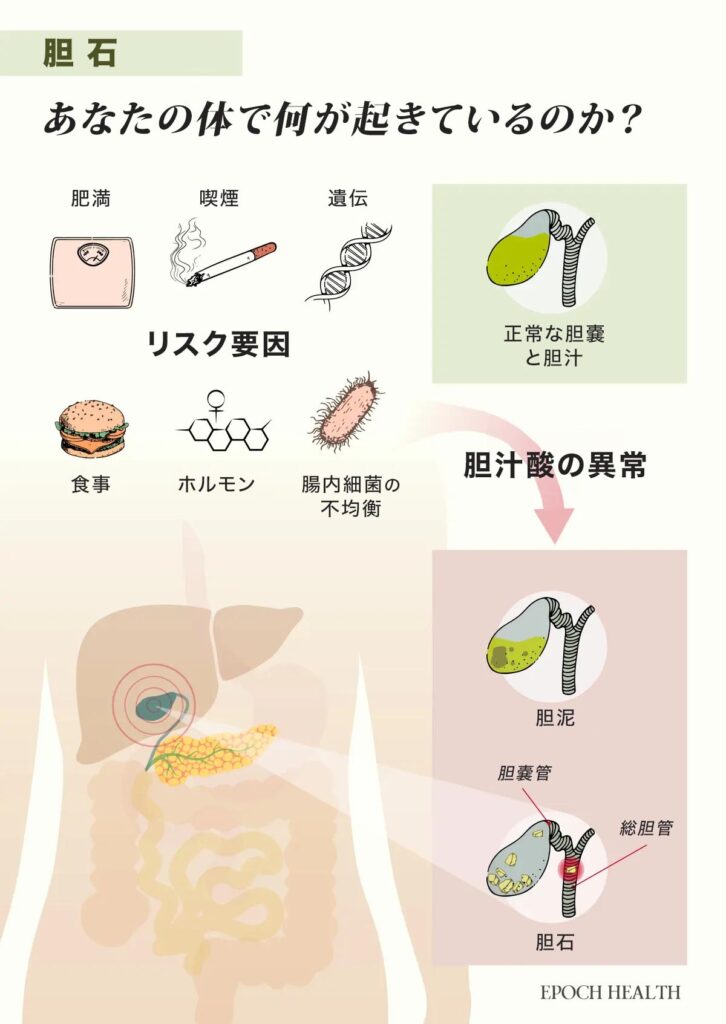
胆石は、胆汁の成分が不均衡になったときに形成され、多くの場合はコレステロールが多すぎることが原因です。胆石が胆管を塞ぐと、消化器系全体に強い痛みや炎症、さらには合併症を引き起こすことがあります。
胆汁は肝臓で作られる液体で、消化や脂溶性ビタミン(A、D、E、K)の吸収、老廃物の排出に重要な役割を担っています。胆汁にはコレステロール、胆汁酸塩、ビリルビン、リン脂質などが含まれており、肝臓から胆嚢に流れ込んで水分と電解質が除去されることで濃縮・貯蔵され、効力が高まります。
食事中の脂肪が小腸に入ると、ホルモンのCCK(コレシストキニン)が分泌され、胆嚢が収縮して濃縮された胆汁が胆嚢管へと放出されます。胆嚢管は胆管と合流して小腸に達し、胆汁は脂肪を乳化させ、大きな脂肪球を小さな液滴に分解します。
胆汁がコレステロールやビリルビンで飽和状態になると、小さな結晶が形成され始めます。これは、コレステロールの過剰や胆汁酸塩の不足、またはその両方が原因で起こります。胆汁酸塩はコレステロールを胆汁に溶けたまま保つために不可欠です。時間が経つと、これらの結晶が砂粒ほどの小さなものからゴルフボールほどの大きさの胆石に成長します。胆石は1個の場合もあれば、数百個ある場合もあり、胆嚢内に留まるか胆管に移動することもあります。
最近の研究により、胆石の形成に関する理解は単に「コレステロールが多すぎる」という考えにとどまらず、腸内細菌叢と迷走神経もこのプロセスに関与していることがわかってきました。
胆石形成における腸と脳のつながり
腸内細菌叢(腸内の細菌群)と迷走神経(脳と腸をつなぐ重要な神経)は、胆石の形成に大きな役割を果たします。腸内細菌は、胆石の予防に必要な胆汁酸の組成とコレステロールの分泌を調整します。迷走神経は胆嚢の収縮と胆汁の適切な放出を助け、腸の運動を制御し、細菌の過剰増殖を防ぐ役割も担っています。
これらの機能のどれかが、不健康な食生活や抗生物質の使用、ストレスなどによって阻害されると、胆汁の組成や流れが変化し、胆石形成のリスクが高まります。
特定の障害として、小腸細菌過剰増殖(SIBO)があります。SIBOは迷走神経が正常に機能しない場合に発生し、腸の運動性が低下することで、通常は大腸に存在する細菌が小腸に移動する可能性があります。SIBOは胆汁の処理を妨げ、胆石のリスクを高める要因となることがあります。
これらの要因は独立したものではなく、相互に影響し合っています。たとえば、ストレスが迷走神経の機能に影響を与え、SIBOを引き起こし、胆汁の組成を変えて胆石リスクを高める可能性があります。
追加の要因
胆石形成の複雑なプロセスには、他にもさまざまな要因が関与しています。以下はその一部です:
免疫システム:T細胞や好中球が炎症を増加させ、コレステロール結晶が付着しやすくする物質を生成します。
胆汁の過飽和:胆汁中のコレステロールが溶解可能な量を超えると、余分なコレステロールが結晶を形成します。これらの結晶は徐々に集まり、最終的に胆石となります。
代謝要因:肥満やインスリン抵抗性などの状態が胆汁代謝を変化させ、胆汁中のコレステロール濃度の上昇を招きます。
脂質異常症:血中脂肪の不均衡、特に高密度リポタンパク質 (HDL) の低下やトリグリセリドの高値により、コレステロールが胆汁から固体粒子を形成しやすくなります。
胆汁うっ滞:胆嚢が完全に空にならない(うっ滞)が起こると、胆汁が濃縮され、結石形成のリスクが高まります。
胆汁酸不足:胆汁酸はコレステロールを溶けたまま保つために重要ですが、胆汁酸が不十分だとコレステロールが結晶化しやすくなります。
運動低下:胆嚢と腸の動きが低下すると(運動低下)、胆汁の流れが遅くなり、胆汁が停滞して濃縮され、結晶形成のリスクが増加します。
ホルモン要因:エストロゲンは胆汁中のコレステロール分泌を増加させ、エストロゲンとプロゲステロンは両方とも胆汁酸塩の分泌を減少させます。また、プロゲステロンは胆嚢の排出を遅らせ、胆汁うっ滞を引き起こすことがあります。
胆石にはどんな種類がありますか?
胆石は、胆汁成分の不均衡を反映した組成に基づいて以下のように分類されます。
コレステロール結石:胆石の大部分を占め、50%以上がコレステロールで構成されています。肥満や2型糖尿病などの代謝障害と関連しており、西洋諸国で最も一般的なタイプです。
色素結石:色素結石はコレステロール含有量が30%未満で、黒色または茶色のものがあります。黒色色素結石は小さくて硬く、主にビリルビン(ビリルビン酸カルシウム)から構成され、溶血性貧血や肝硬変などの病状と関連しています。一方、茶色色素結石は柔らかく脂っこく、結石全体の5%程度を占めます。これらはアジアでより一般的で、胆管内に形成されやすく、細菌や寄生虫感染、炎症、胆汁うっ滞と関連しています。
混合結石:コレステロール結石の一種と見なされることもあり、コレステロールとビリルビン酸カルシウムの両方を含む結石です。
胆石を発症するリスクがあるのは誰ですか?
胆石の形成には、さまざまなプロセスやリスク要因が関わっています。一部の要因は避けられませんが、多くは食生活やライフスタイルの改善で対処することが可能です。以下は、修正が難しいリスク要因と修正が可能なリスク要因の一覧です。
修正が難しいリスク要因
年齢:胆石は子どもにも発生する可能性がありますが、年齢とともにリスクが大幅に増加し、40歳を超えると発症率が4~10倍に高まります。
性別:出産可能年齢の女性は男性に比べて胆石のリスクが約2倍高いとされています。ただし、閉経後はリスクが男女で同じになります。
民族:胆石は北米インディアン、南米先住民、マプチェインディアン、メキシコ系アメリカ人に多く見られます。一方、サハラ以南のアフリカ系の人々では発症率が最も低いです。
家族歴:家族に胆石の既往がある場合、リスクはほぼ5倍に増加するとされています。
修正可能なリスク要因
食事:西洋の食生活に共通するいくつかの要素が、胆石のリスクを高める可能性があります。具体的には、ファーストフードやフルクトース(果糖)、飽和脂肪、精製された炭水化物や砂糖の摂取量が多く、食物繊維やビタミンCの摂取量が少ないことがリスクとされています。また、豆類の多量摂取も、含まれるサポニンの影響でリスクを高める要因です。調理済みや缶詰の豆をよくすすぐとサポニンが減少します。
完全静脈栄養法 (TPN):TPNは消化器系を通さずに栄養を直接血流に送り込む方法です。長期間のTPN使用は胆石形成のリスクを大幅に高め、ほとんどの患者が数週間以内に胆嚢泥を発症します。
急激な体重減少:1週間に3ポンド(約1.4kg)以上の急激な体重減少を経験した人の30~71%に胆石が発生します。特に、非常に低カロリーの食事(1日800キロカロリー未満)や肥満手術を受けた人がリスクに該当します。
断食:長時間の断食や夜間断食も胆石形成のリスクを高める可能性があります。特に、14時間以上の夜間断食は胆石疾患による入院リスクの増加と関連しています。断食と脂肪制限の長期継続は、胆嚢うっ滞や胆泥の形成につながる可能性があります。
肥満:肥満は、特に10代後半から胆石リスクを大幅に高めます。特に女性の場合、BMI(Body Mass Index、体重と身長の比率) の単位が1増えるごとにリスクが7~8%増加します。肥満は胆嚢容量を増やし、食後の胆汁排出を減らして胆汁うっ滞を促進するほか、コレステロールの生成と分泌も増加させます。
代謝障害:腹部肥満、高血圧、血液中のトリグリセリド(中性脂肪)濃度が基準値を超えて高い状態の高トリグリセリド、低HDLコレステロール、インスリン抵抗性、高空腹時血糖値などの代謝症候群要素は、胆石のリスクを高めます。代謝症候群と密接に関連する糖尿病もリスク要因の一つです。
その他の基礎疾患:肝硬変、慢性C型肝炎、飲酒が原因でないにもかかわらず肝臓に脂肪が過剰に蓄積する疾患の非アルコール性脂肪性肝疾患、遺伝性の疾患で特定の遺伝子変異によって体内の粘液や汗、消化液の分泌が異常に粘稠(ねんちゅう)化する病気嚢胞性線維症、クローン病(消化管のどの部分にも慢性的な炎症を引き起こす炎症性腸疾患の一種)、鎌状赤血球症(遺伝性の血液疾患で、赤血球が正常な円盤状ではなく、鎌状または三日月状に変形する病気)などの特定の疾患は、胆石リスクの上昇に関連しています。
医薬品:特定の薬剤も胆石や胆泥の形成リスクを増加させることが知られています。これには、抗生物質のセフトリアキソン(特に小児)、チアジド系利尿薬、オクトレオチド(先端巨大症や特定の癌治療に使用)、H2受容体拮抗薬、プロトンポンプ阻害薬(PPI)が含まれます。PPIは腸内細菌の多様性に影響を与え、腸内細菌の不均衡(腸内細菌叢異常)を引き起こすこともあります。
運動不足:座りがちな生活は症状のある胆石のリスクを高めますが、定期的な運動はリスクを軽減します。週5回、1日30分の持久力運動で、男性の胆石症リスクを34%減らすことができるとされています。別の研究では、最も運動量が多い男性と女性はリスクが70%低いと報告されています。運動はメタボリックシンドロームの改善にも役立ち、さらにリスクを軽減します。
ホルモン:妊娠中の女性、エストロゲン補充療法を受けている女性、経口避妊薬を使用している女性は、ホルモンの影響で胆汁と胆嚢の機能に変化が生じるため、リスクが高まります。
喫煙:研究によると、喫煙は胆石のリスクを高めるだけでなく、胆石の原因にもなり得ることが示唆されています。
胆石はどのように診断されますか?
胆石の診断には、病歴の確認、身体検査、臨床検査、画像診断が含まれ、各ステップが診断の確定、他の疾患の除外、治療計画に重要です。
まず、検査者は食習慣や発作を引き起こす食べ物、家族歴について質問します。
次に、マーフィー徴候と呼ばれる方法で、胸郭の右下にある胆嚢の位置を押し、患者に深呼吸を促します。深呼吸時に激しい痛みが生じる場合、これは胆嚢炎を示唆する陽性マーフィー徴候です。
診断テスト
血液検査:血液検査には、白血球数、膵酵素、肝機能を評価するための全血球計算(CBC)や白血球分画が含まれます。
ビリルビンやALPの上昇は胆石閉塞と一致しますが、他の疾患の可能性もあります。
ビリルビン
アルブミン
アラニンアミノトランスフェラーゼ(ALT)
アスパラギン酸アミノトランスフェラーゼ(AST)
アルカリホスファターゼ(ALP)
ガンマグルタミルトランスフェラーゼ(GGT)
イメージング検査:胆石を視覚化し、周囲の構造への影響を評価するために、次のような画像診断技術が使用されます。
腹部超音波検査:胆石の最も一般的な画像検査で、正確性が高く、放射線を使用しない非侵襲的な方法として、ゴールドスタンダードとされています。胆嚢内の結石の検出には非常に正確ですが、胆管内の結石の検出には限界があります。
コンピュータ断層撮影 (CT) スキャン:胆石の診断には向いていませんが、他の問題や合併症の評価に使用されることがあります。
磁気共鳴胆道膵管造影 (MRCP):MRCPは胆道系の詳細な画像を提供します。超音波検査で確定的でない場合や胆道閉塞が疑われる場合に、特に胆管結石の検出に有効です。
肝胆道イミノ二酢酸 (HIDA) スキャン:胆嚢シンチグラフィーまたは胆嚢放射性核種スキャンとも呼ばれ、放射性トレーサーを用いて胆嚢の機能や胆汁の流れを評価します。
内視鏡的逆行性胆道膵管造影 (ERCP):胆道系を直接観察し、必要に応じて胆管結石を除去するために用いられる診断と治療のための手技です。
経口胆嚢造影検査:この検査はめったに行われませんが、患者がヨウ素ベースの染料を摂取し、胆嚢内で濃縮されることで胆嚢と結石をX線で視覚化します。
機能医学検査
標準的な診断検査に加えて、機能医学の医師は胆石形成やその他の健康の不均衡に寄与する可能性がある根本的な原因を特定するため、追加の検査を行うことがあります。これらの検査によって、代謝、ホルモン、栄養といった身体に影響を与える要因を深く理解し、個別の治療計画を策定するのに役立ちます。
機能医学検査の例
総合的なホルモン検査:胆汁の生成や胆嚢の機能に影響する可能性のある性ホルモンやストレスホルモンなどのホルモンレベルを評価します。
総合的な便分析:微生物組成、消化、炎症など、全体的な代謝と肝臓の健康に関係する腸の健康状態を評価します。
高度な脂質パネル:コレステロールやトリグリセリドのレベルを詳細に分析し、標準的な検査以上の脂質代謝に関する洞察を提供します。
代謝マーカー:エネルギー産生、インスリン感受性、肝機能に関連するさまざまなマーカーを測定し、胆石に関連する代謝疾患の予防に役立てます。
有機酸検査 (OAT):尿を分析し、酵母や細菌の過剰増殖、ビタミン・ミネラルの状態、神経伝達物質の代謝物、ミトコンドリアの機能に関するマーカーを評価します。腸内細菌叢の異常や酸化ストレス、解毒の問題など、肝臓や胆嚢の健康に影響を与える可能性のある要因を明らかにします。
SIBO 呼吸検査:腹部膨満、ガス、腹痛、排便習慣の変化といった症状がある場合に実施され、小腸内の細菌過剰増殖を調べます。
微量栄養素検査:胆嚢の健康やコレステロールの代謝、全体的な代謝機能に影響するビタミンやミネラルの欠乏や不均衡を特定します。
食品過敏症検査:炎症を引き起こしたり、消化を妨げて胆汁の組成に影響を与える可能性のある食品を特定し、胆石形成のリスクを高める食品を把握します。
胆石の合併症にはどのようなものがありますか?
胆石は多くの場合無害ですが、症状に注意し、医師の診察を受けることで次のような合併症を防ぐことが重要です。
急性胆嚢炎:胆嚢の炎症で、通常は胆石が胆嚢管を塞ぐことが原因です。激しい腹痛、発熱、吐き気などの症状があり、治療しないと胆嚢穿孔(破裂)など深刻な問題を引き起こす可能性があるため、緊急の医療が必要です。
慢性胆嚢炎:急性胆嚢炎の繰り返しによる長期的な炎症で、胆汁の排出が不十分になるため胆嚢壁が肥厚(ひこう:組織や器官が異常に厚くなること)し、瘢痕化(はんこん:傷痕)や機能低下が見られます。
感染と壊疽:急性胆嚢炎が重症化すると胆嚢が感染することがあり、放置すると血液供給の不足で組織が壊死する壊疽を引き起こすことがあります。
胆石性膵炎:胆石が膵管を塞いで膵臓に炎症を起こし、重篤な場合は生命を脅かすこともあります。
胆管炎:胆石が総胆管を塞ぐことで起こる胆管の感染症です。発熱、黄疸、腹痛といった症状が現れます。
黄疸:胆石が総胆管を塞ぐことで血液中にビリルビンが蓄積し、皮膚や目が黄色くなります。
胆嚢がん:胆石による慢性的な炎症が異常な細胞変化を引き起こし、がんのリスクを高める可能性があります。胆嚢ポリープの大部分は良性ですが、最大5%はがんである可能性があります。また、最近の研究では、胆石と前立腺がんや膵臓がんの間に関連性がある可能性も示唆されていますが、確認にはさらなる研究が必要です。
ミリッツィ症候群:大きな胆石が胆嚢管や胆嚢頸部に詰まり、総肝管を圧迫するまれな合併症です。閉塞性黄疸や炎症を引き起こし、重症の場合は胆嚢と胆管の間に瘻孔が生じることもあります。
ブーベレ症候群:大きな胆石が胃の出口を塞ぐまれな合併症で、主に高齢者に見られます。胃の痛み、吐き気、嘔吐を伴い、診断には複数の検査が必要になることもあります。治療には手術などで胆石を除去することが一般的です。
胆石の治療法は何ですか?
無症状の胆石は通常、治療の必要がありませんが、症状がある場合や感染が生じた場合、治療法には薬物療法から手術まで多岐にわたる選択肢があります。治療はまず症状の安定化と管理に重点を置き、以下の方法が取られます。
痛みの管理:必要に応じて、非ステロイド性抗炎症薬(NSAID)からオピオイド(強い鎮痛作用を持つ薬物の総称)までさまざまな鎮痛剤が処方されます。不快感を和らげるために平滑筋を弛緩させる抗けいれん薬が使用されることもあります。
脱水症状の対処:失われた水分や電解質を補給するために点滴が行われます。
感染症の治療:感染症が確認された場合、抗生物質が投与されることがあります。
吐き気と嘔吐の管理:吐き気止めの薬の投与や食事・水分の制限が行われることがあります。重症の場合、胃の減圧を目的に経鼻胃管が使用されることもあります。
これらの対処が行われた後、さらなる治療オプションが検討されます。
胆嚢摘出術
症状がある胆石の約25%は、米国で主に行われる治療法である胆嚢摘出術(胆嚢摘出手術)に至ります。胆嚢摘出術の多くは腹腔鏡で行われますが、状況により開腹手術が必要となる場合もあります。通常は症状のある胆石を治療するために行われますが、臓器移植を受けた人やがんリスクの高い人などリスクの高い患者に対して予防的に行われることもあります。また、他の腹部手術の際に併せて行われる場合もあります。
米国では年間約100万件の胆嚢摘出手術が行われており、これは英国での年間約5万件に対して20倍に相当します。米国の人口は英国の5倍未満であるため、この差は情報に基づいた意思決定やライフスタイルの改善を含む治療オプションの検討が、重要性を示しています。
胆嚢摘出は急性の痛みを解消し、合併症の予防に役立ちますが、潜在的なリスクも伴います。手術後、胆汁は胆嚢に蓄積されて食事に応じて放出されるのではなく、肝臓から直接小腸へと流れ続けます。このため、肝臓は胆汁の生成量を増やすことがあり、胆嚢摘出後症候群の原因となることがあります。この症候群は、非常に少数から最大47%の患者に発生し、痛みや消化器症状、脂肪分の多い食品の消化困難を引き起こします。
また、根本的な原因に対処しないと、胆管に再び胆石が形成される可能性があり、腸内細菌叢や代謝の変化を引き起こすこともあります。
胆嚢摘出術は一般的な外科的治療ですが、具体的な状況や結石の位置、個人の健康状態に応じて他の治療オプションが選択されることもあります。
その他の手続き
胆管結石摘出術:この手術では胆管から直接胆石を除去します。結石を取り除いた後、状況に応じて外科医が直ちに胆管を閉じるか、一時的な排液チューブを設置します。将来の結石形成を防ぐため、胆嚢の摘出が行われることが多いです。
経皮的胆嚢瘻造設術:この低侵襲の手術は、皮膚に挿入した小さなチューブを通して胆嚢から液を排出します。急性胆嚢炎の高リスク患者、特に重篤な病状や併存疾患がある患者に対して、胆嚢摘出術の代替として使用されることが一般的です。
内視鏡的逆行性胆道膵管造影(ERCP):すでに診断手順として説明されているERCPは、胆管から胆石を除去することが可能ですが、胆嚢内の胆石は除去できません。必要に応じて、胆汁の流れを改善するために医師が括約筋(筋肉のリング状構造)を切開または拡張して、体液や物質の通過を容易にする手術の括約筋切開術(オッディ括約筋の切開)を行う場合もあります。
体外衝撃波結石破砕術(ESWL):ESWLは、集中した音波を使って胆石を小さな破片に砕く方法です。30ミリメートル未満のコレステロール結石が3個以下の機能性胆嚢に有効で、胆汁酸薬と併用されることが多くあります。
経皮的胆道鏡補助結石破砕術:この高度な技術は、胆道鏡による直接観察と結石破砕を組み合わせて大きな結石を砕く手法です。特に手術が難しい患者に有効である可能性がありますが、その利用や研究が限られていることがあります。
医薬品
胆汁酸薬:ケノジオールやウルソジオールは、数か月から数年かけてコレステロール胆石を溶解するために使用されます。結石破砕術や肥満手術後、または非外科的な治療としても利用されます。これらの薬は胆汁酸のバランスや腸内細菌叢に影響を与え、下痢や肝機能異常などの副作用が発生する可能性があるため、治療中は慎重な医学的監視が必要です。
ロワコール:オリーブオイルにメントール、ピネン、ボルネオールなど6種類の植物由来化合物を配合したブレンドで、1950年代からヨーロッパでコレステロール胆石の治療に使用されています。結石を溶解し、胆汁コレステロールを減少させ、消化けいれんを緩和する効果があると考えられています。ロワコールは長期の使用が一般的で、効果を高めるために胆汁酸薬と併用されることもあります。国によって市販されていますが、規制状況が異なるため、使用前には医療従事者に相談することが推奨されます。
考え方は胆石にどのような影響を与えるのでしょうか?
前向きな考え方は、間接的に胆石の形成を防ぐのに役立つ可能性があります。楽観的な思考を持つ人は、バランスの取れた食事や定期的な運動、体重管理など、胆石のリスクを軽減するような、健康的な生活習慣を続けやすいことが研究で示されています。
一方で、ストレスは心と身体に強く影響を与え、消化や腸の働きなどの正常な機能を乱すことがあります。身体がストレスを感じると「闘争・逃走モード」に入り、消化に割くエネルギーが減少し、消化が遅くなるほか、消化液や胆汁の分泌が低下します。
しかし、ストレスに対するポジティブな捉え方、つまりストレスを衰弱させるものではなく、強化するものと認識することが健康に良い影響を与える可能性が示唆されています。研究では、ストレスをポジティブに受け止める人は、ストレスに対する体内の生理的変化に対して、副腎から分泌されるホルモン「コルチゾール」の濃度が上昇するコルチゾール反応が低いことが確認されており、ポジティブな考え方がストレスの身体への悪影響を軽減するのに役立つ可能性があります。
他の研究によると、胆石のある人は心配しすぎたり、用心深くなったりしがちで、そのことが身体にストレスを与え、症状を悪化させる可能性があります。考え方やストレスへの対処法を適切に管理することで、消化が改善され、胆石のリスクを低下させる可能性があります。
抗炎症食
すべての人に効果的な食事療法は異なるため、食品過敏症検査を受けることで、どの食品が個人にとって炎症を引き起こすかを判断するのに役立ちます。胆石予防の食事療法としては、以下の点に重点を置いた、自然食品を主体とした抗炎症食が推奨されます。
繊維摂取量の増加:果物、野菜、全粒穀物を積極的に摂取しましょう。繊維は胆汁酸と結合し、排泄を促進します。
健康的な脂肪:飽和脂肪やトランス脂肪の代わりに、オリーブオイル、脂の多い魚、生またはドライローストしたナッツ、アボカドなどの不飽和脂肪を摂取します。
ナッツ:ナッツを週に5オンス以上摂取する女性は、ナッツをほとんどまたは全く摂取しない女性に比べて、胆嚢摘出術のリスクが25%低いとされています。
水分補給:胆汁を十分に薄めるため、こまめに水を飲むことが大切です。
コーヒー:カフェイン入りのコーヒーを定期的に飲むことが、痛みを伴う胆石の予防に役立つ可能性があります。興味深いことに、コーヒーを多く飲むほど効果が高まる可能性があるとされていますが、すべての研究が一致しているわけではありません。個人の耐性や副作用のリスクも考慮することが重要です。
胆石予防スパイス
動物実験では、特定のスパイスがコレステロール胆石の予防や軽減に役立つ可能性が示されています。これらのスパイスは、肝臓のコレステロール値を下げ、胆汁の組成を改善し、胆石の形成を抑制する働きがあります。特に有望とされるスパイスは以下の通りです。
ウコン(Curcuma longa):活性化合物クルクミンが含まれており、サプリメントとして摂取することでより高い治療効果が期待できます。
赤唐辛子(Capsicum annuum):有効成分であるカプサイシンを含んでいます。
フェヌグリーク(Trigonella foenum-graecum マメ科の植物「コロハ8Trigonella foenum-graecum」の種子や葉を利用するハーブ):種子が胆石予防に効果的とされています。
ニンニク(Allium sativum)
タマネギ(Allium cepa)
伝統的な中国医学
伝統的な中国医学では、身体全体の機能とバランスを整えることで、胆石の治療に代替的なアプローチを提供します。研究によると、特定の中国のハーブ化合物が胆石の溶解や再発防止に役立つ可能性があるとされています。個別の治療計画を立てるためには、資格を持った中医学の専門家と協力することが不可欠です。
サプリメント
自然療法やハーブ療法を検討する際には、特に既存の健康状態がある場合や処方薬を服用している場合、リスクや潜在的な相互作用を確認することが重要です。安全性や適合性について個別のアドバイスを得るため、薬剤師や処方医に相談することが推奨されます。
栄養素はできる限り食事から摂取するのが理想的ですが、常に可能とは限りません。微量栄養素の検査や食事の分析を行うことで、サプリメントの摂取が必要かどうかを判断できます。専門家に相談すると、適切な形態や用量の選択についてのアドバイスを受けられます。
役立つ可能性のある栄養素
ビタミンC:ビタミンCはコレステロールを胆汁酸に変換するのに必要で、定期的に摂取することで胆石の有病率が約半分になることが、2021年のCurrent Medicinal Chemistry誌の研究で示されています。ビタミンCは水溶性のため、毎日摂取することが重要です。
ホスファチジルコリン:胆汁の主要成分で、コレステロールの溶解を助け、胆石の形成を防ぐ役割があります。サプリメントも使用されますが、さらなる研究が必要です。
タウリン:胆汁酸の結合を助けるアミノ酸で、動物実験では肝臓のコレステロール低下や胆汁酸生成の促進が示されています。胆石予防の効果は確立されていませんが、健康な胆汁機能を支える重要な栄養素です。
D-リモネン:オレンジやレモンなど柑橘系オイルに含まれる成分で、直接注入することで胆石の減少や溶解が期待されています。経口摂取は肝臓の健康やコレステロール代謝をサポートする可能性があります。
胆汁分泌促進薬(胆汁を刺激するハーブ):ミルクシスル(キク科の植物「オオアザミ(学名:Silybum marianum)」の種子から抽出される成分を含むハーブ)、タンポポの根、アーティチョーク(キク科の多年草である植物(学名:Cynara cardunculus var. scolymus)の花蕾(からい:つぼみ部分)が食用として用いられえう)などは胆嚢の機能と胆汁の流れをサポートするハーブとして使用されます。
塩酸ベタイン (HCl):胃酸レベルの回復を助け、低胃酸症による消化不良や栄養吸収低下の改善に役立ちます。低胃酸症はSIBO(小腸細菌過剰増殖症)や胆石リスクの増加にも関連するため、サポートが重要です。
牛胆汁:消化酵素と組み合わせて食事と一緒に摂取することで、脂肪の消化や脂溶性ビタミンの吸収を助けます。胆嚢のない人にとっては消化中に放出される胆汁の補充になりますが、胆嚢がある人の場合は長期使用が自然な胆汁生成に影響する可能性があるため、専門家の指導が必要です。
タウロウルソデオキシコール酸 (TUDCA):TCM(伝統中国医学の略称)で古くから使用される天然の胆汁酸で、牛の胆汁と同様に消化サポートに用いられます。ウルソデオキシコール酸とタウリンを組み合わせたもので、水溶性が高く吸収しやすいとされています。
魚油:オメガ3脂肪酸は、炎症性のオメガ6脂肪酸とのバランスを取るのに役立ち、急激な減量時の胆石予防に役立つ可能性があります。2021年のCurrent Medicinal Chemistry誌の研究では、1日あたり1.5グラムのオメガ3を6週間摂取することで、コレステロール飽和度と結石形成が減少しました。
プロバイオティクス:便の分析に基づいて適切な菌株を選定することで、腸内微生物叢のバランスを整え、消化機能をサポートします。
注意
胆嚢洗浄は推奨されておらず、リスクが伴う場合があります。胆石が動くことで胆管が閉塞し、緊急手術が必要になる可能性があるため、サプリメント療法や胆嚢治療を始める前には、必ず医療従事者に相談してください。
胆石を予防するにはどうすればいいですか?
胆石は必ずしも完全に予防できるわけではありませんが、以下のライフスタイルの選択により、リスクを軽減することができます。
健康的な食事を摂る:オメガ3脂肪酸が豊富な天然の魚、食物繊維が豊富な野菜や果物(特に葉野菜、ベリー類、リンゴ)、キヌア(南米アンデス地方原産のヒユ科アカザ属の植物で、その種子が食用)やオート麦などの全粒穀物、ナッツ類や種子類(亜麻仁など)、エキストラバージンオリーブオイルなどを積極的に摂取しましょう。一方で、ファーストフードや超加工食品、添加糖や精製炭水化物(白パン、ペストリーなど)、トランス脂肪(部分水素添加油)、飽和脂肪(脂肪分の多い赤身の肉、全脂肪乳製品など)は避けるか、控えるよう心がけます。
健康的な体重を維持する:体重が必要以上に増えないようにし、減量が必要な場合は徐々に行うようにしましょう。ウルソデオキシコール酸やオメガ3サプリメントが、減量中の胆石予防に役立つ可能性があります。
血糖値を管理する:血糖値の適切な管理を心がけましょう。
定期的に運動する:週に5日、1日30分の運動を目標に行いましょう。
食事を規則正しく摂る:食事は定期的に摂取し、食べ過ぎないように注意します。
ホルモンバランスを整える:ホルモンバランスの調整は、専門家と協力して行いましょう。
喫煙を避ける:喫煙は避け、健康的な生活習慣を維持しましょう。
コーヒーの適量摂取:適度なコーヒー摂取は胆石予防に役立つ可能性があります。個人の耐性を考慮しながら、コーヒーの摂取を検討してみましょう。















 『胆石』症状、原因、治療法、自然療法
『胆石』症状、原因、治療法、自然療法  『産後うつ病』症状、原因、治療法、自然な取り組み
『産後うつ病』症状、原因、治療法、自然な取り組み  『子宮頸がん』症状、原因、治療、自然療法
『子宮頸がん』症状、原因、治療、自然療法  『痔』症状、原因、治療、自然療法
『痔』症状、原因、治療、自然療法  『めまい』症状 原因 治療法 そして自然な対処法
『めまい』症状 原因 治療法 そして自然な対処法 






 ご友人は無料で閲覧できます
ご友人は無料で閲覧できます Line
Line Telegram
Telegram




ご利用上の不明点は ヘルプセンター にお問い合わせください。