乳がんの診断は、人生を一変させるような衝撃的な出来事です。しかし、医療技術の進歩や個々に合わせた治療法の発展により、希望を持てる時代になっています。この乳がん啓発月間では、専門家たちが検診、治療、そしてサポートについて、知っておくべき重要な情報を共有します。
リスクを理解する
「乳がんは早期に発見し治療すれば、非常に良好な予後が期待できる病気です」と、モンテフィオーレ・アインシュタイン包括的がんセンターの看護師プラクティショナー、エレイン・M・マトス氏は語ります。「家族歴に関係なく、平均的なリスクを持つすべての女性に対し、40歳から検診を受けることが推奨されます」と述べています。
乳がんのリスク要因は人によって異なります。ノースウェル・ヘルスがん研究所の乳腺外科腫瘍医、シンディ・セン医師は、遺伝がリスクに大きな影響を及ぼすと強調します。「家族にがん患者が多い場合は、リスクが高くなります」と指摘しています。
さらに、生活習慣が乳がんリスクに与える影響も十分に知られていないとセン医師は説明します。「乳がんリスクはアルコール摂取量と密接に関連しています」と述べ、「飲酒量が多いほど乳がんリスクは高くなります。このことを知らない女性も多いのです」と指摘しています。
また、乳がんリスクを減らすには、運動や健康的な体重を維持することも効果的であると付け加えています。
検診の重要性
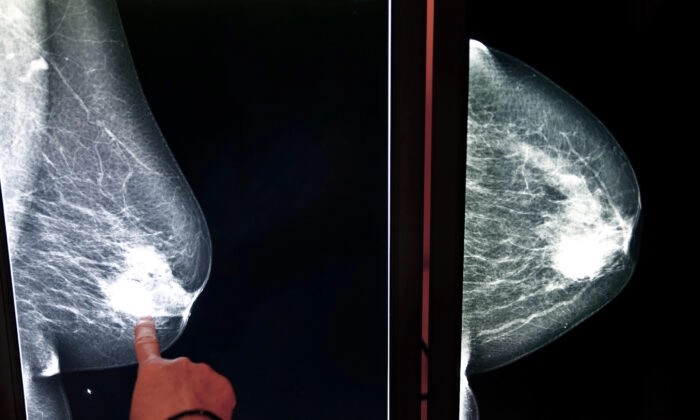
マトス氏によると、乳がん検診は啓発キャンペーンが最も注力すべき重要な要素です。
彼女は、定期的な年1回の検診が早期発見につながり、治療の良好な結果を得られる可能性を高めると指摘しています。しかし、マンモグラフィ検査には以下のようなリスクが伴うことも理解しておく必要があります。
マンモグラフィ検査によるリスク
・放射線被ばく
マンモグラフィではX線による少量の放射線を浴びます。これが一部の女性にとって、検査そのものが、がんのリスクを増加させる可能性があります。特にリスクが高いのは、検査のために追加の撮影が必要になることが多い大きな胸の女性です。
・過剰診断
マンモグラフィは、症状を引き起こさない、または自然に消失した可能性のあるがんを発見することがあります。これを過剰診断と呼び、不要で望まない治療につながる可能性があります。また、マンモグラフィでは、脇の下のように検査が難しい部位や非常に小さいがんを見つけられないこともあります。乳房が密度の高い女性は、偽陰性の結果を受けやすい傾向があります。
偽陽性 医師ががんのように見えるが実際にはがんでないものを発見する場合です。
偽陰性 乳がんが存在しているにもかかわらず、検査結果が正常とされる場合を指します。
ある研究によれば、マンモグラフィ検査の使用が増加しているにもかかわらず、多くの乳がんは女性自身がセルフチェックを通じて発見していることがわかっています。
治療オプションを理解する
アメリカでは、女性の約8人に1人が生涯のうちに乳がんの診断を受けると言われています。この統計は多くの家族に影響を与えますが、乳がんは個々の患者ごとに異なるため、個別化されたケアが不可欠です。
「重要なのは、すべてのがんがそれぞれ異なるということです」と、シンディ・セン医師は述べています。診断を受けた女性たちは、多くの場合、治療の選択肢の多さに圧倒されることがあるといいます。
しかし、マトス氏によれば、乳がん治療は多くの場合、患者の希望に合わせて調整できるのが特徴です。
・手術の選択肢
手術を検討する際には、以下の2つの選択肢があります。
- 乳房切除術(全摘) 乳房全体を摘出する方法。
- 乳房部分切除術(乳房温存術) 腫瘍部分のみを切除する方法。
この選択には、美容面での結果、患者の希望、腫瘍の大きさや位置、病変の広がりが考慮されるとマトス氏は述べています。
・放射線治療の選択肢
「放射線治療では、全乳房照射と部分乳房照射の選択肢もあります」とマトス氏は説明します。
放射線の範囲や方法に影響を与える要因として以下が挙げられます。
- 腫瘍のグレードや大きさ
- 患者の年齢
- 過去の放射線治療の有無
マトス氏は、「全身療法には飲み薬から化学療法までさまざまな方法があり、腫瘍の種類や大きさ、患者の年齢、既存の健康状態に応じて選択されます」と述べています。
近年の治療の革新として、免疫療法薬「ペムブロリズマブ」(商品名 キートルーダ)が注目されています。この薬は特にトリプルネガティブ乳がんと呼ばれる攻撃性の高い乳がんの治療で新たな標準治療となりつつあります。このタイプの乳がんは黒人女性に不釣り合いに多く見られる傾向があります。
心の健康とサポートの大切さ
「がんの診断を受けたとしても、生活のすべてが止まるわけではありません」と乳腺外科医のダニエラ・A・オチョア医師は、アメリカ外科学会の記事で語っています。「がんの診断や治療がもたらすストレスは、日常生活で感じるストレスに重なり、心身に大きな負担を与えることがあります」
オチョア医師は、がん治療に伴う心のケアを専門とする資格を持つ専門家に相談することをすすめています。また、対面やオンラインで参加できるサポートグループを活用することで、同じような経験を持つ人々とのつながりが心の支えになるといいます。
成功する治療のためには、信頼できるサポート体制を築くことが欠かせません。この体制には、外科医、腫瘍医、看護師、ソーシャルワーカー、そして治療をサポートする患者ナビゲーターなど、さまざまな専門家が含まれます。
さらに、外科腫瘍医のキャサリン・A・ヤオ医師は、医療チームへの信頼が治療の大きな支えになると強調しています。「患者さんにとって最も大切なのは、信頼できる医療チームを見つけることです。そのチームが必要なときに寄り添い、支えてくれると確信できることが重要です」と述べています。
がん治療の選択肢は、がんの種類や進行度によって異なるため、ヤオ医師とオチョア医師は、医療提供者と治療計画についてしっかり話し合い、患者自身が情報を理解した上で治療に積極的に関わることが大切だとしています。
心の健康を大切にするために
感情的なサポートの重要性をよく理解しているシンディ・セン医師は、診察の際に患者のサポート体制について必ず確認するといいます。「放射線治療や化学療法、手術計画など、多くの情報を一度に伝えると、それだけで圧倒される方も少なくありません」と彼女は話します。
家族や友人など、身近な人々の支えがあることは患者にとって大きな力になります。しかし、十分な支援が得られない場合でも、サポートグループを活用することで助けを得ることができるとセン医師は述べています。
がんの診断は、患者の心の健康に大きな影響を与えることがあります。この点について、ダニエラ・A・オチョア医師も、心のケアを治療全体の計画の一部として取り入れるべきだと強調しています。
オチョア医師は、ソーシャルワーカーや腫瘍学を専門とする心理学者など、専門の資格を持つ人に相談することをすすめています。また、対面やオンラインでのサポートグループに参加することで、同じような経験を持つ人々とのつながりが安心感や役立つアドバイスにつながるといいます。
乳がんの診断は患者に大きなストレスをもたらしますが、セン医師は、感情的なサポートが治療の重要な一部であると述べています。「診察にいらした患者さんには必ず確認します」とセン医師。
「時には一人で来られる人もいらっしゃいますが、その場合でも、電話でつながれる人がいないかお尋ねします。例えば、家族や友人、大切な人など、一緒に話を聞いてくれる人がいるだけで心の支えになります」
(翻訳編集 華山律)























 ご友人は無料で閲覧できます
ご友人は無料で閲覧できます Line
Line Telegram
Telegram





ご利用上の不明点は ヘルプセンター にお問い合わせください。